При каких болезнях у ребенка может появиться влажный кашель?
Продуктивный кашель не является специфическим симптомом и может встречаться при таких заболеваниях:
1
Грипп и другие вирусные инфекции респираторного тракта (аденовирусная, респираторно-синцитиальная). При указанных инфекциях всегда имеется высокая температура тела, заложенность носа, редкий или частый продуктивный кашель.
2
Острый стенозирующий ларингит – инфекционно-воспалительный процесс в слизистой оболочке гортани, который за счет спазма гладких мышц и сильного отека часто приводит к стенозу.
Заболевание характеризуется тем, что удушье и грубый «лающий» кашель появляются внезапно, чаще всего во время сна, позже присоединяется хриплый голос. Развитие симптоматики именно ночью обусловлено доминированием вегетативной нервной системы (в частности, блуждающего нерва).
3
Коклюш – острая инфекционная патология, которая преимущественно поражает дыхательную систему. Отличительной особенностью заболевания является длительный малопродуктивный кашлевой рефлекс до рвоты. В патогенезе заболевания большую роль играет раздражение кашлевого центра в головном мозге, где создается замкнутое кольцо из нейронов.
4
Бронхиальная астма (БА) – хроническое заболевание легких, в основе которого лежит аллергическое воспаление. При БА на первый план выходят жалобы родителей на то, что ребенок постоянно кашляет влажным кашлем, страдает от приступов удушья, особенно по ночам.
Обострения вызываются респираторными инфекциями, употреблением аллергенов в пищу или их вдыханием. В ответ на выделение биологически активных веществ происходит сужение бронхов, развивается сильный отек в слизистой оболочке, в последствие чего появляется влажный аллергический кашель.
5
Воспалительное поражение полости носа, придаточных пазух (синуситы, аденоидные вегетации). При аденоидах, фронтитах, гайморитах, гемисинуситах в полости носа, а также в окружающих ее пазухах образуется густая слизь, которая попадает в носоглотку и раздражает эпителиальную оболочку. Это приводит к появлению сухого или малопродуктивного кашля.
По теме: Сопли в носоглотке: у детей и взрослых. Причины и лечение
Слизь в носоглотке: скапливается и мешает дышать. Как избавиться?
6
Острый простой, обструктивный бронхит. Воспаление в бронхах всегда протекает с влажным кашлем, который долго не проходит. Наибольшее отхождение мокроты отмечается по утрам (из-за длительного нахождения в горизонтальном положении во время сна).
Таким образом, в детском возрасте причиной влажного кашля чаще всего выступают вирусные и бактериальные инфекции.
Какие еще могут быть причины?
Кашель с мокротой также характерен для пневмонии – острого воспаления легочной ткани. Чаще всего заболевание выступает осложнением бронхита или ОРВИ, протекает с выраженным интоксикационным синдромом, явлениями дыхательной недостаточности (одышка, побледнение либо посинение кожных покровов, учащение сердцебиения и дыхания).
У детей до года часто встречается тимомегалия
– увеличение размеров вилочковой железы, которая находится в переднем средостении. Следовательно, увеличенный орган сдавливает корни легких, что стимулирует появление периодического кашля и хрипов при аускультации.
Постназальный затек
– частая причина появления кашлевого рефлекса у детей. Стекающая из носовой полости слизь раздражает рецепторы на слизистой оболочке глотки, вызывая кашель.
ГЭРБ, или гастроэзофагеальная рефлюксная болезнь,
симптомы которой часто имитируют бронхиальную астму.
В ее основе лежит слабость кардиального сфинктера, вследствие чего содержимое желудка вместе с соляной кислотой попадает в пищевод и ротовую полость. Источник: nasmorkam.net Кашель относится ко внепищеводным проявлениям патологии. Дети предъявляют жалобы на закашливания, приступы удушья, особенно при наклоне вперед, положении лежа.
Синдром вегетативной дисфункции нередко сопровождается ощущением комка в горле, поперхиванием и длительным кашлем, который имеет продуктивный характер, но не откашливается.
Помните
Затяжной кашель, который длится месяц и более, должен насторожить родителей и врача. В данном случае показана обзорная рентгенография органов грудной клетки для исключения активного туберкулезного процесса.
Кашель у ребенка был сухой стал влажный
При воспалении верхних отделов дыхательной системы (гортань, трахея) чаще всего наблюдается сухой кашель. Также этот симптом характерен для раннего периода ОРВИ, пневмонии, острого бронхита.
Появление продуктивного кашля, в первую очередь, указывает на образование в бронхах мокроты или прогрессирование воспалительного процесса в нижние отделы респираторного тракта.
Наличие такого перехода считается хорошим признаком при пневмонии и обструктивном бронхите, поскольку это свидетельствует в пользу разрешения болезни (при влажном кашле быстрее отходит мокрота, следовательно, очищаются альвеолы и бронхиолы).
Массаж и гимнастика
Эти процедуры необходимы в лечении влажного кашля, особенно у новорождённых и детей до года.
- кашель с мокротой у грудничка часто приводит к пневмонии. В таком возрасте ребёнок не способен путем откашливания избавиться от экссудата в лёгких. Для этого младенца укладывают в специальное дренажное положение, чтобы попа была выше, а голова ниже. В этом положении проводят лёгкое похлопывание спинки от поясницы к шее, чередуют вибрацию с поглаживанием и растиранием;
- более взрослому ребёнку также делают дренажный массаж грудной клетки, дополняя его специальными дыхательными упражнениям.
После пропитого курса отхаркивающих и других препаратов от кашля ребёнок ещё какое-то время будет кашлять.
Задачей родителей является создание условия для скорейшего выздоровления:
- необходимо следить за влажностью в помещении, чаще проветривать;
- регулярно делать влажную уборку;
- укреплять иммунитет закаливанием и умеренной физической нагрузкой;
- ребёнок должен правильно питаться и регулярно бывать на свежем воздухе.
Если у крохи появился кашель, не нужно заниматься самолечением. Обращайтесь за помощью к врачу. Только доктор сможет назначить правильный препарат.
Как помочь ребенку экстренно? Как облегчить состояние?
Периодически возникающий влажный кашель не требует оказания экстренной помощи. Если ребенка беспокоят частые приступы, отмечается побледнение конечностей и цианоз носогубного треугольника, присоединяется осиплость голоса, то необходимо срочно вызывать бригаду медицинской скорой помощи.
До ее приезда родители должны попытаться успокоить и отвлечь малыша. Это можно сделать проветриванием помещения, горячими ножными ваннами, растиранием конечностей, привлечением внимания чада игрушками.
При наличии небулайзера, рекомендуется в домашних условиях сделать ингаляцию с бронхолитическим препаратом (Вентолин, Беродуал); также важно увлажнить воздух в помещении (специальными приборами, или просто повесить в комнате мокрое полотенце).
Влажный кашель у грудничка
Причинами влажного кашля у грудничков могут выступать:
- Острые инфекции дыхательной системы вирусного генеза.
- Простые и обструктивные бронхиты.
- Постназальный затек при риновирусной инфекции.
- Пневмония, хроническая бронхолегочная патология (бронхоэктатическая болезнь, муковисцидоз и т.д.).
- Врожденный стридор.
- Врожденные пороки сердца.
Даже при относительно благоприятном состоянии ребенка, рекомендуется обратиться за консультацией к участковому врачу-педиатру. Грудные дети, особенно до 6 месяцев, склонны к внезапному ухудшению общего состояния и быстрому прогрессированию болезни.
Когда нужно обращаться к врачу?
В большинстве случаев, ОРВИ, острый бронхит и даже легкую форму пневмонии можно вылечить в домашних условиях, но только по рекомендациям врача после объективного осмотра.
При каких обстоятельствах необходимо обязательно обратиться к врачу:
- в случае появления симптомов заболевания у детей раннего возраста (до 3-х лет);
- при наличии у сопутствующей хронической патологии (аномалии развития легких, врожденный порок сердца, неврологические заболевания);
- при длительной фебрильной лихорадке (более 3-х суток);
- в случае внезапного появления симптомов дыхательной недостаточности;
- если беспокоит долгий кашель (более двух недель).
В домашних условиях не всегда удается остановить инфекционный процесс и правильно вывести мокроту.
Заболевания, вызывающие мокрый кашель
Выявить источники продуктивных спазмов несложно, если есть сопутствующие симптомы заболевания. Чаще всего ребенок жалуется на головную боль, немотивированную слабость, одышку. Такие признаки указывают на стремительный воспалительный процесс. Как реагировать на отсутствие температуры тела? Необходима срочная консультация врача (педиатра), так как налицо неправильная реакция иммунитета. Отсутствие жара – плохой признак.
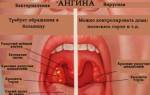
Какие болезни характеризуются влажным кашлем:
- грипп (воздействие вирусов);
- ангина (бактериальное поражение);
- сердечная недостаточность (слабое кровообращение);
- туберкулез (заражение палочками Коха);
- врожденные патологии (аномалии строения органов дыхания);
- нарушения в работе ЖКТ (заброс кислоты в дыхательные пути).
Чаще всего диагностируется обычная простуда. При этом кашель без температуры становится признаком вялого воспалительного процесса или перехода болезни в хроническую стадию.
Лечение кашля влажного у ребенка. Как правильно лечить?
Важно понимать, что кашель – это симптом, а воздействовать нужно на основное заболевание.
Основные подходы в том, как лечить влажный кашель у ребенка:
- назначение этиотропной терапии, которая направлена на уничтожение возбудителя;
- обеспечение достаточного водного режима (с целью дезинтоксикации и ускорения отхождения мокроты);
- оптимизация условий окружающей среды (регулярное проветривание, увлажнение помещения);
- применение отхаркивающих, разжижающих мокроту препаратов;
- использование ингаляционной терапии, при необходимости;
- назначение фитопрепаратов и физиотерапевтических процедур в период восстановления.
Родителям важно понимать, что быстро вылечить у ребенка влажный кашель невозможно. Иногда для этого требуется одна, две, а то и три недели.
Что дать ребенку от влажного кашля?
Фармакологический рынок представляет широкий спектр лекарственных противокашлевых средств, разрешенных к применению в детском возрасте. Их выпускают в виде сиропов, таблеток, капсул и микстур.
Детям можно давать отхаркивающие препараты, муколитические и комбинированные средства. Главное учитывать возрастную дозировку и представленные в инструкции противопоказания.
Нужно ли обращать внимание на цвет мокроты
Во время влажного кашля у ребенка обильно отходит слизь из бронхов. Считается, что отхождение мокроты ускоряет лечение основного заболевания. Не лишним будет изучение консистенции и оттенка флегмы. Нередко по таким признакам удается выявить причину проблем со здоровьем.
Во время первого осмотра и прослушивания грудной клетки педиатр обязательно задаст вопрос о цвете мокроты. Если в выделениях есть примесь крови, то необходимо выполнить обследование на туберкулез, стекловидная слизь считается индикатором появления бронхиальной астмы, а ржавый оттенок может указывать на пневмонию. Все эти патологии могут протекать без сильного повышения температуры тела.
Лекарство от влажного кашля для детей
Эффективные средства для детей от влажного кашля:
- Противокашлевые сиропы (Эреспал, Проспан, Гербион, Амброксол);
- Отхаркивающие препараты от влажного кашля для детей в таблетированной форме (Мукалтин, Тонзилгон Н, Ренгалин, Бромгексин);
- Муколитические средства (Амбробене, Бронхолитин, АЦЦ).
Сиропы
Эреспал – выпускается в жидкой форме и содержит в себе активное вещество – фенспирид. Препарат не только разжижает мокроту, но и купирует бронхоспазм, уменьшает отек.
Разрешен детям, переступившим порог в 2 года: по 4 мг на 1 кг массы тела (детям менее 10 кг – по 2-4 маленькие ложки в сутки; тем, кто весит более 10 кг – по 2-4 большие ложки в день).
Проспан – хорошее лекарство, которое помогает быстро избавиться от мокроты. Производится на основе листьев вьющегося плюща. Детям до 3 лет назначается по 10 капель от 3 до 5 раз в сутки; от 4 лет и до 7 – по 15 капель; старше 7-летнего возраста – по 20 капель аналогичной кратностью.
Гербион – это отхаркивающий сироп из подорожника. Разрешен детям с 2-х лет трижды в день по 5 мл. Детям школьного возраста назначается по 5-10 мл. Оптимальный курс терапии – две недели.
Амброксол – лучшее средство, которое одновременно обладает муколитическим и отхаркивающим эффектом. Детям меньше, чем 1 год назначается по 15 мг в сутки за 2 приема, только под контролем педиатра. От года и до 5 лет – по 20-25 мг за три приема; с 5-летнего возраста – от 30 до 45 мг за 2-3 приема.
Отхаркивающие средства
Мукалтин – таблетки, изготовленные на основе корня алтея. Оказывают прямое отхаркивающее воздействие. Ребенку 3-12 лет рекомендуют давать по таблетке трижды в день, после еды. Для грудничков таблетку можно поделить на 3-4 части.
Тонзилгон Н – эффективная гомеопатия в драже, которая состоит из большого количества лекарственных растений. Ребенку старше 6 лет показано употреблять по 1 драже 5-6 раз на день.
Ренгалин – комплексный противокашлевой препарат, который помогает убрать кашлевой рефлекс. Разрешен только с 3-х лет по 1-2 таблетке трижды в сутки. Хорошо купирует ночной кашель.
Бромгексин – одновременно обладает муколитическим и отхаркивающим эффектом. В детском возрасте разрешен с двух лет – по пол таблетки трижды в день, с 6 лет можно давать по целой таблетке.
Муколитики
Амбробене – высокоэффективное муколитическое средство. До 2 лет показан по 2,5 мл 3 раза на день, старше 2 лет – по 2,5-5 мл от 3 до 4 раз в сутки.
Бронхолитин – главные компоненты препараты представлены эфедрином и глауцином. В детском возрасте применяется по 2,5-10 мл за один прием. Стандартная кратность – 3-4 раза за сутки.
АЦЦ – муколитик, который выпускается в порошке, сиропе, растворе для инъекций. Ребенку 2-5 лет показано три раза в день по 100 мг препарата, в более старшем возрасте – по 200.
Еще лекарства: Сироп для детей от мокрого кашля. Список. Отзывы о приеме
Сироп Солодки ребенку от кашля: инструкция. Отзывы
Нужны ли антибиотики?
Антибактериальные препараты назначаются при явных признаках бактериальной инфекции:
- высокой лихорадке в течение 3-х и более дней (температура выше 37-38 ℃), особенно у детей раннего возраста;
- отягощенном преморбидном фоне (наличие у малыша врожденного порока сердца, тяжелой бронхолегочной патологии);
- при специфических изменениях в анализе крови (ускоренное СОЭ, лейкоцитоз со сдвигом формулы влево);
- длительном кашле, даже, если он сразу начался;
- рентгенологических, аускультативных признаках пневмонии.
Если у ребенка имеются зеленые сопли, без других признаков инфекции, то можно обойтись местным антибактериальным препаратом в нос (например, Изофра). [ads-pc-1][ads-mob-1]
Действия родителей
В постановке диагноза помогают дополнительные симптомы. От них будут зависеть действия мамы и способ лечения малыша:
- Кашель без температуры. Если ребёнок кашляет чаще 15 раз в день, но температура тела остается в норме, исключите из возможных причин вирусы и бактерии. Посетите врача, поскольку это один из признаков бронхиальной астмы и аллергии. Проверьте качество воздуха в квартире: низкая влажность и повышенное содержание пыли провоцируют кашлевой рефлекс с выделением мокроты.
- Кашель с температурой является симптомом простудных заболеваний и гриппа, связанным с заражением вирусами или бактериями. Температуру ниже 38 градусов не сбивайте. Это защитная реакция иммунной системы, помогающая бороться с болезнетворными микроорганизмами. Пригласите педиатра на дом, чтобы не нарушать постельный режим. Обеспечьте больному ребёнку надлежащий уход и строго соблюдайте рекомендации врача.
- Кашель и насморк. Если температуры нет, то можно подозревать приступ аллергии или бронхиальной астмы. При температуре, скорее всего, мы имеем дело с инфекционным заболеванием. При этом воспаление не обязательно затрагивает нижние дыхательные пути. Оно может локализоваться только в носовых ходах и пазухах. Но выделяемая слизь будет стекать по стенке горла, вызывая раздражение и желание прокашляться.
Инна пишет в отзыве:
«Я думала, что у дочери низкий иммунитет с рождения, потому что у неё постоянный насморк и кашель. Отсутствие температуры объясняла тем, что организм уже привык к постоянным простудам и не пытается сопротивляться. Здоровье улучшалось только на море. Но однажды мне пришлось надолго уехать, и я отвезла дочь к родителям. Вернувшись, я удивилась: она не кашляла. Но стоило нам войти в свою квартиру, всё началось снова. Тогда я подумала, что эти симптомы вызваны аллергией на кошку, контакта с которой не было ни на море, ни в квартире у родителей. Я обратилась к аллергологу и оказалась права. Наша Маруся теперь живет у соседки, и дочь перестала кашлять».
Лечение народными средствами
По мере стихания острого процесса в лечение можно добавить эффективные народные средства, которые быстро убирают остаточный кашель.
Список фитопрепаратов и физических народных методов лечения:
1
Грудной сбор от кашля № 2, 4 – это лечебные травы, собранные в один препарат, которые без труда можно приобрести в любой аптеке. Разрешены с 3 лет по столовой ложке отвара 4 раза в сутки.
2
Горчичники – за счет содержания гранул сухой горчицы рефлекторно усиливают кровоток в проекции легких, за счет чего стимулируют отхождение мокроты. Противопоказаны при приступообразном кашле, ларингите, аллергических заболеваниях, при повышенной температуре.
3
Массаж – поглаживание, постукивание по грудной клетке усиливает кашлевой рефлекс и способствует отхождению слизи. Особенно эффективен метод у детей дошкольного возраста.
4
Компрессы (с димексидом, дексаметазоном, антибиотиками) – назначаются только врачами, поскольку имеют много противопоказаний и могут нанести вред ребенку при неправильном применении.
В лечении кашля также используют ингаляции. Их можно проводить самостоятельно, но для этого дома должен быть ингалятор-небулайзер, который доставляет лекарство непосредственно в бронхи и легкие.
Детям назначают процедуры с бронхолитическими средствами (Беродуал, Вентолин), ингаляционными гормонами (Пульмикорт, Фликсотид), стерильным физиологическим раствором.
Также ребенок не должен находится в сырой комнате, без регулярного проветривания.
По теме: Ингаляции с физраствором в небулайзере детям. Дозировка, отзывы
Ингаляция с содой при кашле в домашних условиях. Полное описание
Мнение доктора Комаровского: нужно ли лечить?
По мнению известного доктора Комаровского в лечении банальных ОРВИ можно обойтись лишь симптоматическими средствами, в число которых входят муколитические и отхаркивающие препараты, сосудосуживающие капли в нос, антисептики для горла.
При диагностировании бронхита, пневмонии – не обойтись без назначения системных антибиотиков.
Можно ли купать ребенка?
При лихорадке купания не рекомендуются, можно лишь обтирать малыша смоченным в теплой воде полотенцем.
После исчезновения признаков интоксикации ванночки разрешены, но при этом водные процедуры не должны занимать более 15 минут; необходимо следить за температурой воды, чтобы она не была ниже 33-34 градусов.
Еще по теме: Можно ли гулять с ребенком с температурой? Мнение специалиста
Сколько может длиться?
При банальных ОРВИ кашель не должен длиться более двух недель. При бронхитах и пневмонии этот симптом может наблюдаться в течение 10-20 дней.
Как сделать кашель влажным у ребенка?
Перевести кашель в продуктивный можно с помощью препаратов, а также обеспечив малышу достаточный водный режим (негазированная вода, чай, компот из сухофруктов).